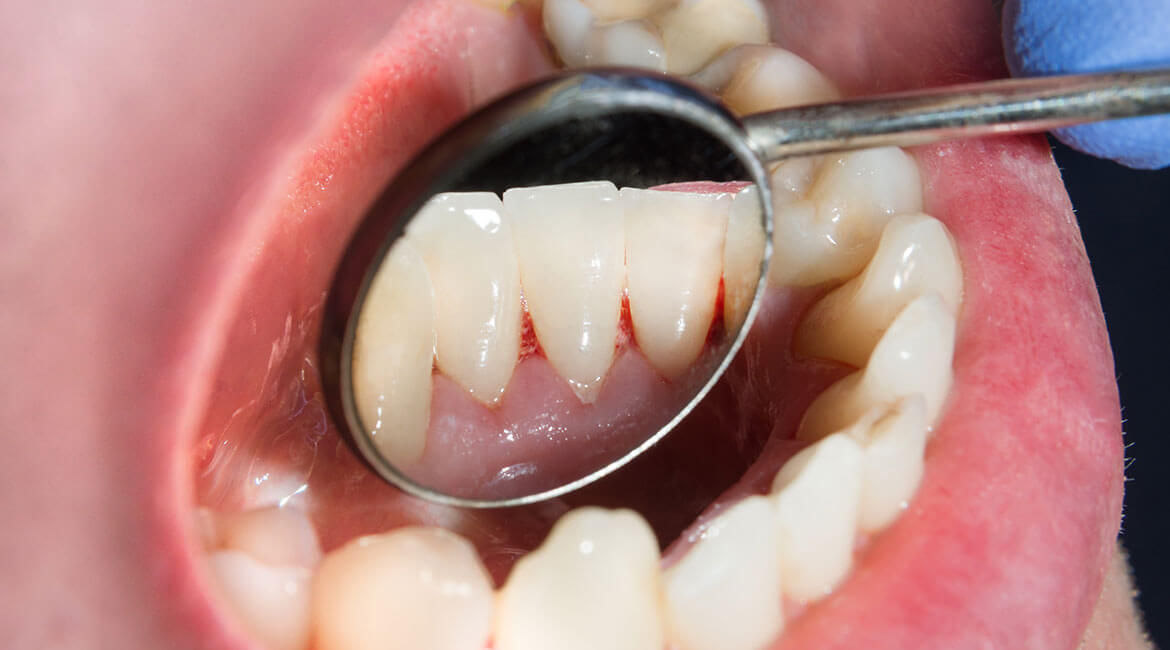
Def. Paradontoza (często nazywana parodontozą) – choroba przyzębia, czyli struktur otaczających i utrzymujących nasze zęby, takich jak: dziąsło, więzadła (ozębna), kość wyrostka zębodołowego, cement korzeniowy.
Czego dowiesz się w tym dziale?
- Co to jest paradontoza
- Skąd się bierze paradontoza
- Jakie objawy mogą świadczyć o paradontozie
- Czy paradontozę można leczyć i jak jej zapobiegać
- Jakie są konsekwencje nieleczenia paradontozy
Paradontoza to drugie po próchnicy najczęściej spotykane schorzenie jamy ustnej. Ze względu na powszechność występowania i skutki, jakie wywołuje, paradontozę należy zaliczać do grupy chorób społecznych. Skutki społeczne rozprzestrzeniania się chorób przyzębia (paradontozy) można wyrazić ich ogólnym wpływem na organizm pacjenta jak również odsetkiem zębów usuwanych z powodu tych chorób. Przykładowo w USA tyle samo zębów traci się z powodu paradontozy co z powodu próchnicy, zaś w innych częściach świata nawet więcej. W Europie 40% wszystkich ekstrakcji można przypisać chorobom przyzębia.
Paradontoza to choroba przyzębia, czyli struktur otaczających i utrzymujących nasze zęby, takich jak: dziąsło, więzadła (ozębna), kość wyrostka zębodołowego, cement korzeniowy. Jest to choroba stawów zębowo-zębodołowych.
Skąd się bierze paradontoza?
Ryzyko zapadnięcia na choroby przyzębia wzrasta wraz z wiekiem. Jest także zależne od warunków geograficznych, sposobu odżywiania, statusu społecznego, rasy i płci (częściej zapadają na nie mężczyźni). Można zaobserwować także ścisłą zależność między ciężkością przebiegu chorób przyzębia a niedostateczną higieną jamy ustnej.
Zapalenia dziąseł i przyzębia mają związek z płytką bakteryjną znajdującą się na powierzchni zębów. Bakterie stanowią 90% płytki. Im wyraźniejsza jest obecność złogów na powierzchniach zębów, tym większe oddziaływanie bakterii w obrębie dziąseł i innych struktur przyzębia. Wpływ na choroby dziąseł ma także kamień nazębny – zmineralizowana płytka nazębna, która może znajdować się nad- i poddziąsłowo na powierzchni zębów. Składa się on z fosforanów wapnia w postaci krystalicznej, takich jak hydroksyapatyty, fosforyty, bruszyty (sole wapniowo-fosforowe pochodzące ze śliny lub wysięku zapalnego).
Powstawanie kamienia nazębnego wiąże się z mechanicznym oddziaływaniem niszczącym przyzębie brzeżne oraz faktem iż mineralne rusztowanie kamienia nazębnego powoduje, że płytka bakteryjna jest w bezpośrednim sąsiedztwie tkanek (szorstka powierzchnia kamienia sprzyja kumulacji żywej płytki) i oddziałuje bezpośrednio patogennie na zęby i struktury je otaczające. Miejsca szczególnie podatne na tworzenie kamienia to powierzchnie zębów w okolicy ujść gruczołów ślinowych, nierówne powierzchnie nazębne (nawisy wypełnień, dostawki protetyczne etc.). Złogi zwane też konkrementami mogą być obecne na wszystkich powierzchniach zębów trudnych do oczyszczenia (przestrzenie międzyzębowe, podjęzykowe). Kamień naddziąsłowy jest zwykle żółty – czasami ciemnieje pod wpływem diety (herbata, wino) lub np. tytoniu. Kamień poddziąsłowy jest przeważnie ciemny z powodu rozpadu krwi towarzyszącego zapaleniom dziąseł i innych struktur przyzębia.
Inne czynniki modyfikujące przebieg choroby podzielić możemy na miejscowe (ilość i skład śliny, nawisające lub nieszczelne wypełnienia, nieprawidłowe uzupełnienia protetyczne, oddychanie przez usta, wady anatomiczne tkanek jamy ustnej, zgryz urazowy, niektóre podrażnienia chemiczne, termiczne, alergiczne i ogólnoustrojowe (choroby ogólne np. immunologiczne, hormonalne, metaboliczne).
Jakie objawy mogą świadczyć o paradontozie?
Objawy choroby przyzębia, które powinny zaniepokoić to:
-
- obnażenia szyjek zębowych i nadwrażliwość zębów,
- ruchomość zębów,
- krwawienie dziąseł (samoistne lub stwierdzane przy myciu),
- rozrost dziąseł (żywoczerwona struktura, obrzęk),
- zmieniony zapach z ust,
- przemieszczenia zębów (wychylenia, wysunięcia, szparowatość).
Pozostałe objawy powinien ocenić stomatolog w badaniu klinicznym i radiologicznym.Choroba przyzębia może przebiegać cyklicznie z okresami zaostrzeń i remisji.
Czy paradontozę można leczyć?
Oczywiście, wręcz należy! Leczenie choroby przyzębia składa się trzech faz:
I – faza wstępna usuwająca przyczynę choroby
W tej fazie w celu pozbycia się płytki nazębnej oraz kamienia i uzyskania właściwego stanu higieny jamy ustnej należy przeprowadzić następujące zabiegi:
-
-
- profesjonale oczyszczenie zębów przez lekarza lub higienistkę;
- plastykę zębów w miejscach gromadzenia się płytki nazębnej;
- wyeliminowanie drażniących czynników;
- profesjonalny instruktaż higieny jamy ustnej;
- higienizacja w domu oraz samokontrola.
-
Profesjonalne oczyszczenie zębów obejmuje usunięcie wszystkich naddziąsłowych i poddziąsłowych osadów nazębnych przez lekarza lub higienistkę.
Do tego celu służy następujące instrumentarium:
-
-
- urządzenia mechaniczne do usuwania kamienia nazębnego (ultradźwiękowe, powietrzne skalery)
- instrumenty ręczne (sierpy, kirety)
- urządzenia mechaniczne do usuwania miękkich osadów nazębnych i przebarwień (piaskarki)
- instrumenty do polerowania ( kątnice z gumkami, paski stripsowe, pasty polerujące etc.)
-
Najlepszą formą przeciwdziałania osadzaniu złogów nazębnych i co za tym idzie chorobie przyzębia jest przestrzeganie powyżej opisanych zabiegów w gabinetach stomatologicznych raz na pół roku (osoby zdrowe) lub raz na cztery miesiące (osoby z rozpoznaną paradontozą). Ważną formą jest także stosowanie preparatów farmakologicznych wspomagających działania lekarzy. Najczęściej są to różnego typu preparaty do płukania jamy ustnej, do wcierania (żele) lub do ssania (płatki, gumy). Ważne by istniała współpraca pomiędzy higienizacyjnymi działaniami w klinice i w domu i tylko ona, a nie jak myślą pacjenci – cudowne tabletki – daje szansę na eliminację problemów w naszych ustach.
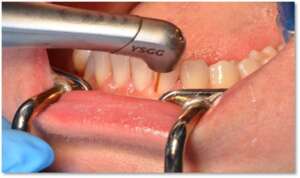
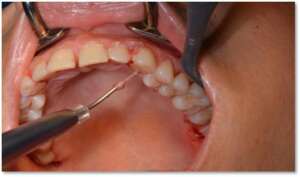
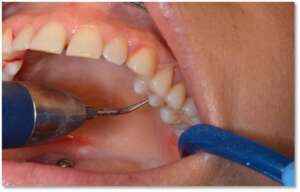
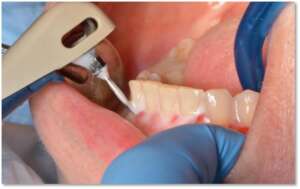
Eliminujemy też inne czynniki sprzyjające złej higienie jamy ustnej, np. nieprawidłowe wypełnienia czy uzupełnienia protetyczne, leczymy problemy zgryzowe lub nieprawidłowości zębowe (np. ortodontycznie).
II – faza korekcyjna usuwająca skutki choroby
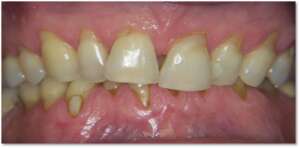
W fazie drugiej wykonujemy zabiegi chirurgiczne, których celem jest naprawa lub regeneracja uszkodzonych struktur przyzębia (z zastosowaniem materiałów wszczepowych nowej generacji) lub zabiegi plastyczne chirurgii śluzówkowo-dziąsłowej (pokrywanie obnażonych szyjek, plastyka dziąseł etc.). Celem tych zabiegów jest pełne odtworzenie zniszczonych w wyniku choroby struktur otaczających i utrzymujących nasze zęby – a więc struktur przyzębia.
PRZED PO
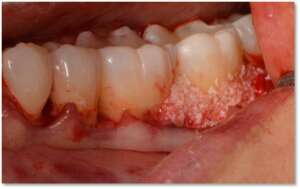
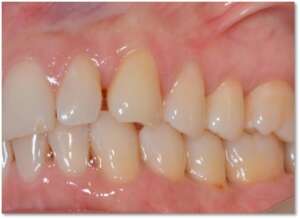
III – faza podtrzymująca efekty leczenia
Wizyty kontrolne, profesjonalne oczyszczanie zębów, laseroterapia, leczenie farmakologiczne.
PRZED PO
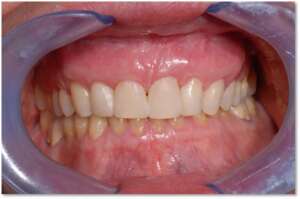
Zapobieganie paradontozie:
-
-
- Najlepszą formą przeciwdziałania osadzaniu złogów nazębnych (i co za tym idzie chorobie przyzębia) jest odbywanie zabiegów w gabinetach stomatologicznych raz na pół roku (osoby zdrowe) lub raz na cztery miesiące (osoby z rozpoznaną paradontozą).
- Ważną formą jest także stosowanie preparatów farmakologicznych wspomagających działania lekarzy. Najczęściej są to różnego typu preparaty do płukania jamy ustnej, do wcierania (żele) lub do ssania (płatki, gumy).
- Najważniejsze aby połączyć działania stomatologa z przestrzeganiem higieny w domu – tylko dzięki temu mamy szansę na eliminację chorób zębów i przyzębia.
-
Ważnym sposobem zapobiegania chorobie jest także zdrowy tryb życia połączony z właściwą dietą (warzywa, owoce, pełnoziarniste zboża, zdrowe białko).
Konsekwencje paradontozy:
Najczęstsze konsekwencje choroby przyzębia to oczywiście osłabienie i utrata struktur otaczających zęby, co doprowadza z czasem do ich rozchwiania, przemieszczenia i ostatecznie utraty. Niestety paradontoza może także prowadzić do powikłań ogólnoustrojowych. Bakterie i ich produkty mogą z kieszonek dziąsłowych przedostawać się naczyniami krwionośnymi na obwód i przyczyniać się negatywnie do zmian miażdżycowych, chorób serca i układu sercowo-naczyniowego, zawałów, zaburzeń gospodarki węglowodanowej organizmu, zapaleń płuc czy przedwczesnych porodów.
Ważne, by mieć świadomość, że leczenie choroby przyzębia przeprowadzamy nie tylko dla efektów estetyczno-funkcjonalnych naszego uzębienia a więc i urody uśmiechu, ale także dla szeroko rozumianego zdrowia ogólnego. Nawiązując do koncepcji natury: zdrowe przyzębie to swoiste “trio” w skutkach – efekt estetyczno-funkcjonalno-zdrowotny!
Jakie są koszty leczenia?
Leczenie paradontozy we wstępnej fazie polega na usunięciu jej przyczyny, czyli pozbyciu się płytki nazębnej oraz kamienia – usunięcia złogów nazębnych to wydatek rzędu 100-300 zł. Zaawansowana paradontoza wymaga wdrożenia leczenia stanów zapalnych, a następnie regeneracyjnego leczenia chirurgiczno – plastycznego.
W skrajnie zaawansowanej paradontozie może okazać się konieczne usunięcie zębów i zastąpienie ich protezą. Ekstrakcja zębów to koszt od 100 zł w górę (cena zależy od złożoności zabiegu – trudniejsze do usunięcia są zęby trzonowe). Ceny protez zaczynają się na ogół od około 1000 zł (cena zależy od materiałów użytych od stworzenia protezy, jej wielkości oraz rodzaju).
Jakie są metody leczenia paradontozy?
Leczenie paradontozy należy zacząć bezzwłocznie, zaraz po zauważeniu pierwszych symptomów choroby. W pierwszej fazie paradontozy należy usunąć jej przyczynę, czyli udać się do stomatologa na profesjonalne i kompleksowe oczyszczanie zębów (scaling, piaskowanie i fluoryzacja). Zabiegi te najlepiej powtarzać co pół roku. W ramach profilaktyki paradontozy dobrze jest ograniczyć lub całkowicie zrezygnować z używek (kawa i herbata przyspieszają powstawanie płytki nazębnej, a papierosy osłabiają dziąsła) oraz poprawić higienę jamy ustnej.
W drugiej fazie paradontozy najlepiej jest zgłosić się do periodentologa, czyli stomatologa specjalizującego się w chorobach przyzębia. Najprawdopodobniej niezbędne będzie wyleczenie stanów zapalnych za pomocą antybiotyku, a następnie poddanie się szeregowi zabiegów, które pozwolą odbudować uszkodzone tkanki. Stomatolog ma do wyboru m.in. preparaty aplikowane bezpośrednio do dziąseł i na zęby, założenie szwów na dziąsłach (zamknięcie kieszeni), kiretaż (oczyszczenie korzeni z kamienia), szyny (ustabilizują zęby i umożliwią im ponowne przyrośnięcie do kości).
Paradontoza na zdjęciach – jak to wygląda?
Paradontoza wygląda różnie, w zależności od fazy choroby. Na początku można zauważyć zaczerwienione i obrzmiałe dziąsła, które mogą boleć i swędzieć. Przyczyną tego stanu rzeczy jest widoczny na zębach kamień. W drugiej fazie obniża się linia dziąseł, zęby optycznie się wydłużają i zaczynają być widoczne szyjki zębowe (części zębów pozbawione szkliwa).
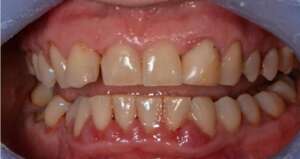
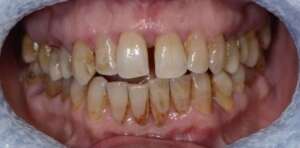
W zaawansowanej paradontozie szyjki zębów są niemal całkowicie odsłonięte a zęby mocno wydłużone. Dziąsła odsuwają się tworząc kieszenie przyzębne, które wraz z przebiegiem choroby powiększają się i pogłębiają – w bardzo zaawansowane paradontozie powstaje kieszonka patologiczna. Na szyjkach mogą pojawiać się zmiany próchnicze oraz ubytki. Obniżają się kości, w których tworzą się stałe ubytki.
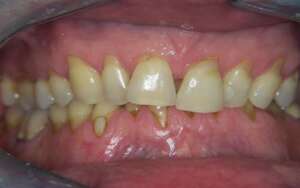
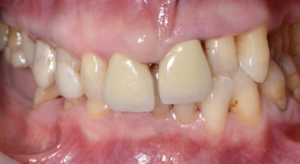
Aparat ortodontyczny a paradontoza
Aparaty ortodontyczne są stosowane w leczeniu różnego rodzaju wad zgryzu – wrodzonych i nabytych. Do wyboru mamy aparaty stałe i ruchome. Wybór optymalnej metody zawsze zależy od ortodonty i indywidualnych potrzeb pacjenta. Przed założeniem aparatu ortodontycznego – zęby powinny być bezwzględnie wyleczone. Czy zatem paradontoza uniemożliwia korygowanie wad zgryzu aparatami ortodontycznymi?
Paradontoza nie wyklucza możliwości noszenia aparatów ortodontycznych. Są one wręcz stosowane w leczeniu skutków choroby przyzębia. Aparaty ortodontyczne stosuje się w tym przypadku w celu skorygowania wtórnych wad zgryzu, które powstały właśnie przez paradontozę. Po okresie niezbędnym do skorygowania zgryzu (czas trwania leczenia zależy m.in. od rodzaj zastosowanego aparatu oraz głębokości wady) – aparat ortodontyczny zdejmuje się i zastępuje go dyskretnymi szynami stabilizującymi zęby.
Implanty zębowe a paradontoza
Przyjęło się, że w paradontozie należy walczyć o każdy własny ząb. Nie jest to do końca prawda, bo choć nic nie zastąpi własnych zębów, czasem lepiej usunąć chwiejący się ząb i zastąpić go implantem. Wskazaniem do tego rodzaju zabiegów powinny być przede wszystkim względy zdrowotne. Kieszonki przy zębach to miejsca, w których łatwo i szybko mogą rozwijać się stany zapalne. Ponadto obecność dużych kieszonek (ponad 6mm) i niemożność ich zamknięcia może w rezultacie doprowadzić do zaniku kości (nawet kilku milimetrów w ciągu roku!), a to znacząco obniża skuteczność procesu leczenia paradontozy.
Wskazaniem do zastąpienia chwiejących się zębów własnych implantami jest również kondycja psychiczna pacjenta oraz względy estetyczne. Jeżeli mamy do czynienia z zaawansowanym stopniem paradontozy, a rokowania dotyczące jej leczenia nie są najlepsze – można podjąć decyzję o ekstrakcji pojedynczego zęba lub zębów i wstawieniu w to miejsce implantów, które niemal natychmiast przywrócą wszystkie funkcje szczęce bądź żuchwie (np. pacjent będzie mógł znowu gryźć twardsze produkty) oraz pozwolą szeroko i bez kompleksów się uśmiechać.
Czy dieta może wpłynąć na paradontozę?
W profilaktyce paradontozy niezwykle ważna, obok właściwej higieny jamy ustnej oraz regularnego usuwania płytki nazębnej, jest dieta. Właściwie skomponowany jadłospis wspiera odporność ogólnoustrojową, uszczelnia naczynia krwionośne i wzmacnia dziąsła oraz chroni nasze zęby przed rozwojem próchnicy, a przyzębie – przed nadmiernym tworzeniem się kamienia.
W zbilansowanej diecie nie powinno zabraknąć nieprzetworzonych lub niskoprzetworzonych produktów, przede wszystkim warzyw i owoców. Twarde i chrupiące warzywa (tj.surowa marchew, czy kalarepa) oraz twarde i słodkie owoce (np. jabłka) pomagają oczyścić szkliwo z niechcianego nalotu i wzmagają wydzielanie śliny (która naturalnie oczyszcza jamę ustną i przestrzenie międzyzębowe). Aby uszczelnić i uelastycznić naczynia krwionośne – warto sięgać po produkty zawierające witaminę C i rutynę (m.in. owoce sezonowe, ale też pomidory, czy kapustę kiszoną).
Jakich past należy używać by zapobiegać?
Kolejnym ważnym elementem profilaktyki paradontozy jest wybranie odpowiedniej pasty do zębów. Najlepiej sprawdzą się pasty o właściwościach bakteriobójczych, łagodzących stany zapalne i ściągających. W składzie past szukajmy wyciągu z alg, szałwii i mięty, chloroheksydyny, mleczanu i fluorku glinu – to substancje aktywne, które wesprą nas w walce o zdrowe przyzębie. Oczywiście żadna pasta nie powstrzyma choroby, choć może wspomagać proces leczenia. Jeśli zauważyliśmy symptomy paradontozy – niezbędna jest wizyta u periodontologa.
Dowiedz się więcej
Jeśli interesuje Cię ta tematyka i chciałbyś dowiedzieć się więcej – napisz do mnie. Jeśli jesteś zainteresowany zagadnieniami stomatologicznymi lub chciałbyś skorzystać z jakiejś formy leczenia stomatologicznego – zapraszam do kontaktu.